Ως Φυσιολογικός Τοκετός ορίζεται η έξοδος του εμβρύου μέσω του πυελογεννητικού σωλήνα της εγκυμονούσας. Απαραίτητη προϋπόθεση συνιστούν οι επαρκείς σε συχνότητα και ένταση μυομητρικές συσπάσεις ( ωδίνες ), καθώς και οι επαρκείς διαστάσεις της πυέλου ώστε να είναι εφικτή η δίοδος της κεφαλής του εμβρύου. Ο τοκετός συνήθως λαμβάνει χώρα πλησίον της πιθανής ημερομηνίας τοκετού ( 40 εβδομάδες ). Όταν ξεκινήσει πριν τις 37 εβδομάδες θεωρείται πρόωρος τοκετός, ενώ η μη έναρξη τοκετού έως τις 42 εβδομάδες θεωρείται παράταση της κύησης. Στην Ελλάδα στις 41 εβδομάδες γίνεται πρόκληση τοκετού καθότι πέραν του συγκεκριμένου ορίου έχει βρεθεί ότι αυξάνεται η περιγεννητική νοσηρότητα και θνησιμότητα.
Στο τρίτο τρίμηνο της κύησης, πιθανόν να γίνονται αντιληπτές ακανόνιστες συσπάσεις, οι λεγόμενες συσπάσεις Braxton- Hicks, οι οποίες δεν σχετίζονται με έναρξη τοκετού. Η έναρξη του τοκετού χαρακτηρίζεται από επαναλαμβανόμενες επώδυνες συσπάσεις, των οποίων η ένταση και η συχνότητα προοδευτικά αυξάνονται.
Μία έγκυος πρέπει να θεωρήσει ότι ξεκινά τοκετός όταν:
- Γίνει ρήξη του θυλακίου ( «σπάσουν τα νερά» )
- Ξεκινήσουν συντονισμένες επώδυνες συσπάσεις ( ωδίνες )
- Αντιληφθεί την απώλεια του τραχηλικού βύσματος ( καφέ- κόκκινη βλέννη στον κόλπο )
Η εμπέδωση της κεφαλής του εμβρύου στις πρωτοτόκες συμβαίνει στο τρίτο τρίμηνο συνήθως 2 εβδομάδες ή και περισσότερο πριν τον τοκετό, ενώ στις πολυτόκες συμβαίνει κατά τη διάρκεια του τοκετού.
Τα στάδια του τοκετού είναι τα ακόλουθα :
- Φάση της διαστολής που χωρίζεται σε λανθάνουσα ( έως τα 4 cm ) και ενεργό ( από τα 4 cm έως την τελεία διαστολή )
- Η φάση της εξώθησης όπου η ασθενής εξωθεί ταυτόχρονα με τις ωδίνες ώσπου να εξέλθει το έμβρυο
- Η φάση της υστεροτοκίας από την έξοδο του εμβρύου έως την έξοδο του πλακούντα.
- Φάση της σταθεροποίησης της φυσιολογίας της ασθενούς που διαρκεί έως και 6 ώρες μετά τον τοκετό.
Η διάρκεια του τοκετού ποικίλει και διαφοροποιείται ανάμεσα στην πρωτοτόκο και την πολυτόκο.
Στην πρωτοτόκο η διαστολή μπορεί να διαρκέσει από 6 έως 18 ώρες, ο ρυθμός διαστολής κατά την ενεργό φάση είναι 1 cm την ώρα και η εξώθηση μπορεί να διαρκέσει από 30 λεπτά έως και 3 ώρες. Στην πολυτόκο η διαστολή μπορεί να διαρκέσει από 2 έως 10 ώρες, ο ρυθμός διαστολής κατά την ενεργό φάση είναι 1,2 cm την ώρα και η εξώθηση μπορεί να διαρκέσει από 5 έως 30 λεπτά. Το τρίτο στάδιο, η έξοδος δηλαδή του πλακούντα διαρκεί από 0 έως 30 λεπτά τόσο στις πρωτοτόκες όσο και στις πολυτόκες.
Φυσιολογικός Τοκετός – Bishop Score
Το bishop score είναι ένας αλγόριθμος που αξιολογεί την πιθανότητα επιτυχούς κολπικού τοκετού, συνυπολογίζοντας παραμέτρους όπως η θέση, η σύσταση, η εξάλειψη και η διαστολή του τραχήλου, καθώς και το ύψος της προβάλλουσας μοίρας του νεογνού. Ένα υψηλό σκορ ( 9 – 13 ) θεωρείται θετικός προγνωστικός παράγοντας για την επιτυχή έκβαση ενός φυσιολογικού τοκετού, αντιθέτως με ένα χαμηλό σκορ ( <5 ), που σχετίζεται με μειωμένη πιθανότητα επιτυχούς έκβασης του τοκετού.
Σε περίπτωση που ο τοκετός δεν ξεκινά αυτόματα έως τις 41 εβδομάδες ή υπάρχουν λόγοι να διεκπεραιωθεί νωρίτερα, μπορεί να γίνει πρόκληση τοκετού. Η πρόκληση γίνεται με χρήση φαρμάκων όπως οι προσταγλανδίνες και η ωκυτοκίνη. Μπορεί να χρησιμοποιηθούν συνδυαστικά και μηχανικές μέθοδοι όπως η δακτυλική αποκόλληση των υμένων ( sweeping ), ή η τεχνητή ρήξη του θυλακίου.
Το ιδεατό προκειμένου να έχουμε τις καλύτερες πιθανότητες κολπικού τοκετού, είναι η προβολή του εμβρύου να είναι πρόσθια ινιακή και το bishop score >7. Οι ανωτέρω προϋποθέσεις συνήθως συντρέχουν σε τελειόμηνες κυήσεις. Η πρόκληση τοκετού χωρίς να υπάρχουν οι κατάλληλες προϋποθέσεις είναι δυνατόν να οδηγήσει σε καισαρική τομή.
Ρήξη του θυλακίου
Η ρήξη του θυλακίου μπορεί να προηγηθεί της έναρξης των ωδινών, να συμβεί αυτόματα κατά τον τοκετό, η να γίνει τεχνητά.
Η επίτοκος φέρει φλεβική γραμμή ανεξάρτητα από το αν λαμβάνει ωκυτοκίνη, και τοποθετούνται ηλεκτρολυτικά διαλύματα για ενυδάτωση. Στο πρώτο στάδιο του τοκετού ( διαστολή ) επιτρέπεται να κινητοποιείται, εκτός από επιπλεγμένες περιπτώσεις. Στην πλειοψηφία τους οι γυναίκες επιλέγουν την επισκληρίδιο αναισθησία, η οποία προσφέρει ικανοποιητική αναλγησία και βοηθά στην εξέλιξη του τοκετού.
Η κεφαλή του εμβρύου κατά την πρόοδό της στον πυελογεννητικό σωλήνα κάνει κατά σειρά τις ακόλουθες κινήσεις :
- Κάθοδος και κάμψη
- Έσω στροφή
- Έκταση
- Έξω στροφή ( μετά την έξοδο )

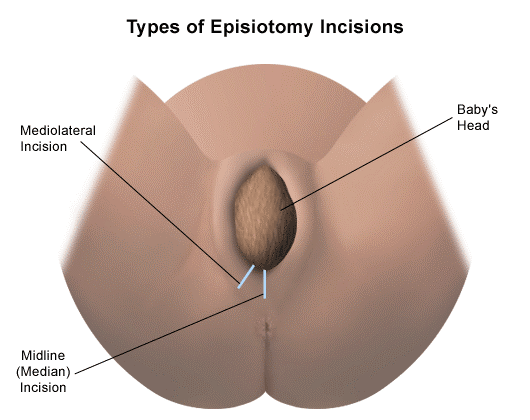
Κατά την έξοδο της κεφαλής του εμβρύου πιθανόν να χρειαστεί να γίνει περινεοτομή. Προκειμένου να μην συμβεί αυτόματη ρήξη του περινέου. Περινεοτομή γίνεται συνήθως σε πλαγία θέση στην 4η με 5η ώρα. Το εάν θα γίνει περινεοτομή ή όχι υπόκειται στην κρίση του μαιευτήρα. Εάν η πιθανότητα αυτόματης ρήξης του περινέου θεωρηθεί υψηλή, γίνεται περινεοτομή. Συρραφή γίνεται μετά την έξοδο του πλακούντα και τον έλεγχο του κόλπου. Η κατά στρώματα συρραφή μιας μικρής περινεοτομής έχει άψογο αισθητικό αποτέλεσμα. Επιπλοκές επισυμβαίνουν σπανιότατα.
Φυσιολογικός Τοκετός
Ιδιαίτερη σημασία κατά την έξοδο της κεφαλής του εμβρύου έχουν οι χειρισμοί της υποστήριξης του περινέου και της αναχαίτισης της εξόδου. Με τους ανωτέρω χειρισμούς, η έξοδος γίνεται ομαλά και περιορίζονται οι τραυματικές κακώσεις του κόλπου και του περινέου. Μετά την έξοδο της κεφαλής, και αφού συμβεί η έξω στροφή, με τους κατάλληλους χειρισμούς, εξέρχεται πρώτα ο πρόσθιος. Μετά ο οπίσθιος ώμος του εμβρύου. Ακολουθεί η έξοδος του σώματος του εμβρύου. Γίνονται μαλάξεις στον ομφάλιο λώρο ( milking ) και μετά απολινώνεται.
Εναλλακτικά και εφόσον δεν υπάρχει μη ελεγχόμενη αιμορραγία μπορεί το νεογνό να τοποθετηθεί για 1 έως 2 λεπτά χαμηλότερα από το επίπεδο της μητέρας πριν την απολίνωση του ομφαλίου λώρου. Μετά την έξοδο του προσθίου ώμου δίδονται μητροσυσπαστικά φάρμακα ( ωκυτοκίνη ή εργομητρίνη ). Τα φάρμακα αυτά συνδυαστικά με την ενεργητική αντιμετώπιση του σταδίου της υστεροτοκίας ( έλξη του ομφαλίου για την έξοδο του πλακούντα ), μειώνουν αισθητά τις πιθανότητες αιμορραγίας μετά τον τοκετό.
Σε περίπτωση που η έγκυος αδυνατεί να εξωθήσει και η προβάλλουσα μοίρα βρίσκεται χαμηλά ( τουλάχιστον +2 cm από τις ισχιακές άκανθες ), μπορεί να εφαρμοστεί αναρροφητική εμβρυουλκία ( βεντούζα ).

Φυσιολογικός Τοκετός
Ανάρρωση
Μετά από ένα φυσιολογικό τοκετό η ανάρρωση της λεχώνας είναι άμεση. Λαμβάνει μητροσυσπαστικά φάρμακα και κατά περίπτωση αντιβίωση. Μπορεί να σιτίζεται ελεύθερα. Ο θηλασμός πρέπει πάντοτε να ενθαρρύνεται λόγω του οφέλους για το νεογνό και την μητέρα. Ενισχύει το ανοσοποιητικό σύστημα του νεογνού. Βοηθά στην σύσπαση της μήτρας. Ενισχύει τον δεσμό μεταξύ μητέρας- νεογνού. Η λεχώνα πρέπει να επανεξετάζεται περίπου 40 ημέρες μετά τον τοκετό.

Tip: Ενημερωθείτε σχετικά με την Παρακολούθηση Κύησης
Τα άρθρα του ιστοτόπου μας είναι καθαρά ενημερωτικού χαρακτήρα και δεν υποκαθιστούν σε καμία περίπτωση ιατρικές συμβουλές, διαγνώσεις ή θεραπείες. Για οποιοδήποτε ζήτημα που αφορά την υγεία σας, συμβουλευθείτε ιατρό. ( βλ. όρους χρήσης )



